Conoscere l’osteoporosi
Ne soffrono più di 200 milioni di individui a livello globale, e rappresenta attualmente un importante problema di salute pubblica in tutto il mondo.
L’osteoporosi è una malattia scheletrica diffusa caratterizzata da ridotta massa ossea e deterioramento della microarchitettura del tessuto osseo. La sua diagnosi è assai complessa, poiché si tratta di una malattia silente, fino a quando il paziente non subisce una frattura che può portare a dolore cronico, a disabilità o addirittura alla morte.
Ben una donna su tre sopra i 50 anni di età e un uomo su cinque vanno incontro a una frattura osteoporotica nel corso della loro vita. Le fratture più comuni sono quelle a carico del collo del femore e quelle a livello del polso e della colonna vertebrale; fratture che possono comportare una diminuzione della qualità di vita e che, in alcuni pazienti, possono causare una perdita di altezza causata dalla compressione vertebrale.

Fino all’età adulta infatti la massa ossea cresce fino a raggiungere un picco, per poi venire continuamente rimodellata nel corso di tutta la vita. Nell’uomo la massa ossea mantiene il suo picco per circa 20 anni prima di diminuire dello 0,5-1% all’anno, mentre nella donna la perdita di massa ossea inizia alcuni anni prima della menopausa e continua a un tasso dell’1-2% all’anno per 8-10 anni, per poi rallentare allo stesso tasso degli uomini. In più, con l’avanzare dell’età, l’assorbimento di calcio e la produzione di vitamina D da parte della pelle diminuiscono.
I maggiori fattori di rischio per l’osteoporosi, sono soprattutto: l’età, la sedentarietà, la menopausa, la familiarità, il fumo e il consumo di alcol, un basso peso e un basso indice di massa corporea, e la carenza di calcio e di vitamina D (le dosi giornaliere raccomandate per gli adulti sono: da 1.000 a 1.200 mg di calcio, e da 600 a 800 UI di vitamina D).

Viceversa, un’attività fisica da 30 a 60 minuti almeno tre volte a settimana, la prevenzione delle cadute, un adeguato apporto di calcio e di vitamina D, e il mantenimento di un adeguato peso e indice di massa corporea, rappresentano dei buoni comportamenti per un efficace azione preventiva. In particolare, l’esercizio di resistenza o allenamento costante è efficace soprattutto nell’aumentare la densità della massa ossea, migliorando la stabilità e la forza muscolare.
La misurazione della densità minerale ossea è l’approccio diagnostico più accurato, e viene infatti utilizzata per valutare il contenuto minerale delle ossa, utile per ottenere la densità minerale ossea, il cui valore è inversamente proporzionale al rischio di frattura.
La tecnica più comunemente utilizzata per valutare la massa ossea è l’Assorbimetria a doppio raggio X o la densitometria a duplice raggio fotonico; esame che viene generalmente eseguito su due differenti siti, preferibilmente la colonna lombare e l’estremità superiore del femore.
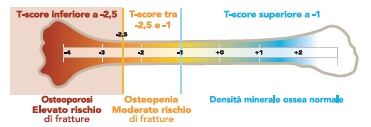
Per effettuare la diagnosi, i valori densità ossea vengono confrontati con quelli di una popolazione sana di riferimento, allo scopo di ottenere un’unità di deviazione, chiamata T-score. Secondo l’Organizzazione Mondiale della Sanità, un valore di T-score inferiore o uguale a -2,5 è indicativo di osteoporosi. Un valore di T-score compreso tra -2,5 e -1 è invece indicativo di osteopenia con un moderato rischio di fratture, mentre un T-score inferiore a -1 è segno di una densità minerale ossea normale.
I trattamenti medici di elezione sono rappresentati dai Bifosfonati, un gruppo di farmaci che inibiscono il riassorbimento osseo e che rallentano l’aumentano del midollo osseo. Un altro trattamento frequentemente utlizzato è la Terapia ormonale sostitutiva, rivolta soprattutto alle donne in postmenopausa, in grado di aumentare la densità minerale ossea e ridurre così il rischio relativo di fratture. Vi sono poi le cosiddette SERM, molecole che agiscono come agonisti o antagonisti degli estrogeni e che sono anch’esse in grado di ridurre il rischio di fratture vertebrali nelle donne in postmenopausa.




